Überblick
Der Begriff „Fersensporn“ beschreibt knöcherne Anbauten am Fersenbein, die radiologisch sichtbar sein können, häufig aber nicht allein Ursache von Schmerzen sind. Häufiger Auslöser von Fersenschmerzen ist eine Reizung oder Überlastung der Plantarfaszie (Plantarfasziitis). Die Therapie folgt in der Regel einem Stufenschema: konservative Massnahmen, gezielte Physiotherapie mit Dehn- und Kräftigungsübungen, medikamentöse Schmerzbehandlung und nur selten invasive Eingriffe. Ziel ist Schmerzlinderung, Wiederherstellung der Belastbarkeit und Prävention von Rückfällen.
Diagnostik und Verlauf
Die klinische Abklärung beginnt mit Anamnese und Untersuchung: Lokalisation des Schmerzes (meist medioventral an der Ferse), Druckschmerz, Morgensteifigkeit oder Schmerzen beim erstmaligen Auftreten nach Ruhe. Bildgebung (Röntgen) kann einen Fersensporn zeigen, beeinflusst jedoch die Therapieentscheidung wenig, da viele symptomfreie Personen einen Sporn haben.
Wichtig ist die Unterscheidung zwischen akuter entzündlicher Reizung und chronischer Degeneration der Plantarfaszie, weil dies die Wahl der Therapie beeinflusst. Bei atypischen Befunden oder neurologischen Ausfällen sind weiterführende Abklärungen wie Ultraschall oder MRT sinnvoll.
Weiterlesen: Schmerztherapie St. Gallen

Medizinisches Cannabis bei Fersensporn
Entdecken Sie, wie Cannabis-Therapie Beschwerden bei Fersensporn lindern und Ihre Lebensqualität verbessern kann
Konservative Behandlung: erste Schritte
Bei akuten Beschwerden stehen Ruhigstellung von Überlastung, lokale Druckentlastung sowie physikalische Massnahmen im Vordergrund. Schuhe mit stabiler Fersenkappe und weicher Polsterung vermindern den Druck; Fersenpolster oder Silikoneinlagen verteilen die Belastung und können den Schmerz sofort reduzieren. Zudem sind krankengymnastische Massnahmen und gezielte Dehnübungen entscheidend für die Heilung.
Akutmassnahmen bei Fersenschmerz
- Belastung reduzieren: Ersatz von langen Spaziergängen oder Laufen durch Schwimmen oder Velofahren.
- Druckentlastung: Gepolsterte Fersenkissen oder Wechselschuhe mit dicker Sohle verwenden.
- Physikalische Therapie: Eisapplikation 10–15 Minuten mehrmals täglich bei akuten Schmerzen.
- Medikamente: Kurzzeitige Anwendung von Paracetamol oder NSAR nach Bedarf (siehe Medikamentenabschnitt).
- Frühzeitiger Beginn gezielter Dehnungsübungen und Physiotherapie 2–3× pro Woche (Progression individuell).
- Bei ausbleibender Besserung nach 6–12 Wochen: Wiedervorstellung zur weiteren Abklärung und Therapiediskussion.
Wichtig ist das schrittweise Vorgehen: eine Kombination aus Druckentlastung, Übungen und ggf. Schmerzmedikation führt bei den meisten Patientinnen und Patienten zum Erfolg innerhalb von Wochen bis Monaten. Chronische Verläufe brauchen oft längere Therapie und interdisziplinäre Betreuung.
Weiterlesen: Entzündungshemmende Schmerzmittel
Physiotherapie und Übungen
Physiotherapie zielt darauf ab, die Plantarfaszie zu dehnen, die Muskulatur der Waden zu kräftigen und Fehlstellungen zu korrigieren. Nachfolgend konkrete Übungen mit Dosierung und Progression:
- Waden-Dehnung (stehend): Vorgelehnt an einer Wand, betroffene Ferse am Boden, Knie gestreckt. 3× 30–45 Sekunden halten, 2–3× täglich. Progression: länger halten oder mit leichtem Gewicht in der Hand.
- Plantarfaszie-Dehnung (Sitz): Fuss über das andere Knie legen, Zehen zum Schienbein ziehen und 30–60 Sekunden halten. 3 Wiederholungen, 2× täglich.
- Exzentrisches Wadenheben: Auf einer Stufe mit Fersen über dem Rand, auf Zehen hochdrücken, langsam 4–6 Sekunden absenken. 3 Sätze × 10–15 Wiederholungen, täglich oder jeden zweiten Tag. Progression: zusätzliche Wiederholungen oder Gewicht.
- Faszientraining mit Rolle: Fussrolle (z. B. Wasserflasche gefroren für Kälte + Selbstmassage) unter Ferse langsam vor- und zurückrollen für 2–5 Minuten, 1–2× täglich.
Abbruchhinweise: Zunehmende nächtliche Schmerzen, sich rasch verschlechternde Funktion, Taubheitsgefühle oder starke Schwellung – dann ärztliche Abklärung. Eine physiotherapeutische Betreuung hilft, Technikfehler zu vermeiden und die Progression zu steuern.
ℹ️Safety Tip:
Weiterlesen: Schmerztherapie Winterthur
Schmerztherapie und Medikamente
Schmerzmittel sind sinnvolles Begleitmanagement, um aktive Rehabilitation zu ermöglichen. In der Schweiz gebräuchliche Optionen:
- Paracetamol: Wirkt analgetisch, gut verträglich bei richtiger Dosierung. Beachten Sie maximale Tagesdosen und Leberrisiken.
- Nichtsteroidale Antirheumatika (NSAR) wie Ibuprofen: Entzündungshemmend und schmerzlindernd; kurzfristig hilfreich zur Förderung von Beweglichkeit. Nebenwirkungen: gastrointestinale Beschwerden, kardiovaskuläre und renale Risiken bei längerer Einnahme.
- Topische Präparate: Salben oder Pflaster mit NSAR oder lokalem Wärme-/Kälteeffekt können lokal lindernd wirken.
Langfristige oralen Schmerzmittel sollten nur nach ärztlicher Beurteilung eingesetzt werden. Bei neuropathischen Schmerzen ist Pregabalin eine Option, jedoch primär bei nachgewiesener neuropathischer Komponente, nicht als Standardtherapie bei Plantarfasziitis.
Weiterlesen: Entzündungshemmende Schmerzmittel
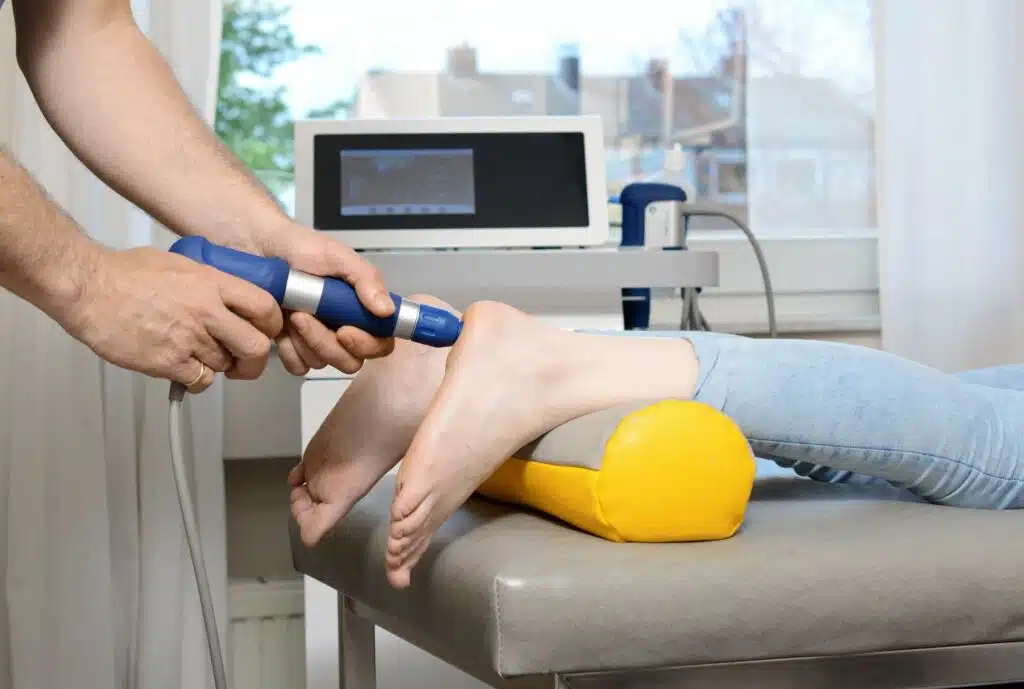
Stosswellentherapie und invasive Optionen
Bei therapieresistenten, chronischen Beschwerden wird die extrakorporale Stosswellentherapie (ESWT) diskutiert. Studien zeigen einen gemischten Nutzen: bei einigen Patientinnen und Patienten kommt es zu anhaltender Schmerzlinderung und funktioneller Verbesserung, bei anderen sind die Effekte limitiert. Die Evidenzlage ist heterogen und die Studiendesigns variieren; deshalb sollte ESWT gezielt nach individueller Abwägung erwogen werden1.
Invasive Behandlungen wie Injektionen (Kortison) können kurzfristig die Schmerzen reduzieren, bergen aber Risiken für Gewebeatrophie und Rezidive. Operative Verfahren sind selten indiziert und gelten als letzte Option, wenn konservative Massnahmen über viele Monate erfolglos blieben.
Prävention und langfristige Strategie
Prävention fokussiert auf Reduktion von Überlastung, geeignete Schuhwahl und regelmässige Kräftigung der Waden- und Fussmuskulatur. Folgende Punkte helfen, Rückfälle zu vermeiden:
- Gute Schuhe mit stützender Ferse und ausreichender Dämpfung.
- Regelmässiges Aufwärmen und Dehnen vor Sport.
- Progressive Steigerung von Trainingsumfang und -intensität, insbesondere beim Start nach Pause.
- Ergonomische Anpassung bei stehenden Tätigkeiten (weiche Stehunterlagen, Wechselschuhe).
Weiterlesen: Schmerztherapie Basel
Sicherheit & Kontraindikationen
Behandlungsentscheidungen richten sich nach Ursache, Schmerzintensität, Begleiterkrankungen (z. B. Diabetes, periphere Gefässkrankheit) und Risikoabwägung. Bei fraglichen Bildern, systemischen Erkrankungen oder rascher Verschlechterung sind spezialisierte Abklärungen angezeigt.
Important Warning
Wichtige Hinweise vor Therapiebeginn
- Bei Diabetes und Neuropathie erhöhte Vorsicht bei selbstständigen Fussmassnahmen.
- Langfristige NSAR-Einnahme nur nach Rücksprache wegen Nebenwirkungen.
- Kortisoninjektionen können kurzzeitig lindern, aber Gewebeschäden begünstigen.
- Kontaktieren Sie Ihre Ärztin/Ihren Arzt bei Taubheitsgefühlen, zunehmender Schwellung oder Fieber.
- Operative Optionen sind selten und nur nach umfassender Abklärung sinnvoll.
Medizinisches Cannabis bei Fersensporn
Entdecken Sie, wie Cannabis-Therapie Beschwerden bei Fersensporn lindern und Ihre Lebensqualität verbessern kann


